熊本大学病院光学医療診療部
Kumamoto University Medicine
Endoscopy Center
Endoscopy Center
Medical contents & results診療内容と実績
-
- 消化管内視鏡
- 胆膵内視鏡
- 呼吸器内視鏡
-
-
- 内視鏡治療
- 炎症性腸疾患
- 小腸内視鏡
-
内視鏡的早期悪性腫瘍粘膜下層剥離術 (ESD)
-
当科では消化管(食道・胃・大腸)の早期がんに対して、内視鏡的粘膜下層剥離術(ESD)を積極的に行っております。
当科は豊富な経験症例数を有し、また経験豊富な専門医が治療を担当します。各臓器で良好な治療成績を収めており、特に穿孔率は1%未満と極めて低く安全に治療できております。
-
実績件数
- 食道
- 胃
- 大腸
- 2017年度
- 76 件
- 100 件
- 50 件
- 2018年度
- 105 件
- 101 件
- 40 件
- 2019年度
- 94 件
- 89 件
- 49 件
-
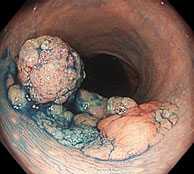
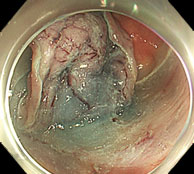
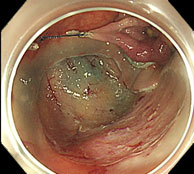

腹腔鏡・内視鏡合同手術(LECS)
-
LECS(Laparoscopy and Endoscopy Cooperative Surgery)は、内視鏡治療と腹腔鏡手術を合同で行う手術です。内視鏡医が腫瘍の範囲を正確に見極めながら切除するため、切除範囲が必要最小限となります。胃粘膜下腫瘍に対するLECSは、標準治療の一つとして全国に普及しつつあります。
当院では、十二指腸腫瘍(腺腫、がん等)に対しても積極的にLECSを行っています。十二指腸は腸管壁が薄く、穿孔による重篤な合併症が起きやすいため、内視鏡的に腫瘍を切除した後に、腹腔鏡で傷を確実に塞ぎます。
-
実績件数
- 2017年度
- 3 件
- 2018年度
- 12 件
- 2019年度
- 13 件
-
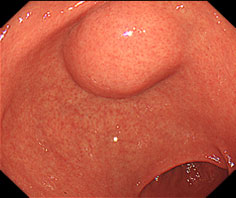
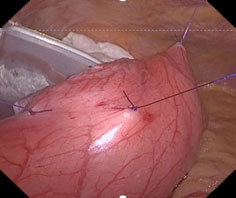

- 胃粘膜下腫瘍に対するLECS : 内視鏡と腹腔鏡で腫瘍を切除 → 腹腔鏡で切除部位を縫縮
-
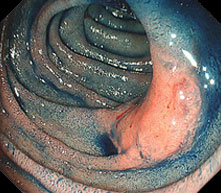
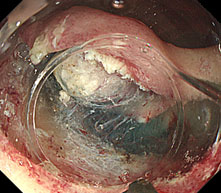
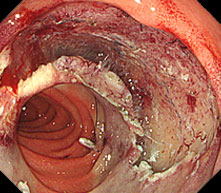
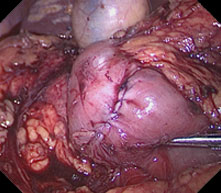
- 十二指腸LECS : ESDで腫瘍を切除 → 腹腔鏡で切除部位を縫縮
咽頭表在癌に対する内視鏡治療(ELPS/ ESD)
-
内視鏡機器の発達により、早期に発見される咽頭癌は増えています。当施設では、咽頭表在癌に対して耳鼻咽喉科と協力して、嚥下・発声機能を温存できるELPSなどの内視鏡治療を積極的に行っております。
当院は咽頭ELPS/ ESDの豊富な症例経験を有し、またより効率的な方法を考案し報告しております。
-
実績件数
- 2017年度
- 18 件
- 2018年度
- 22 件
- 2019年度
- 25 件
-
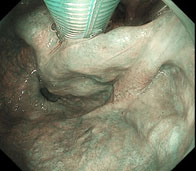

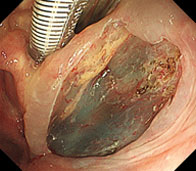
炎症性腸疾患(IBD)
-
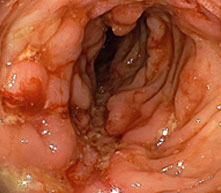
炎症性腸疾患(IBD)は、潰瘍性大腸炎とクローン病に代表される、腸管に炎症が起こる、原因不明の疾患です。発病される患者様は増加傾向で、熊本県においても3000人を超えています。
治療においては、これまでの治療薬では治療困難な患者様も、新規薬剤が 使用可能となり、病気のコントロールが可能にもなっています。
当院では、従来の治療はもちろん、新たな薬剤も適切に使用しながら、患者様が日常生活に支障なくお過ごしできるように努めてまいります。また、さらなる治療薬の開発にも精力的に取り組み、治験なども行っていきます。
-
入院加療患者数
- 2017年度
- - 件
- 2018年度
- - 件
- 2019年度
- - 件
-
潰瘍性大腸炎
-
クローン病
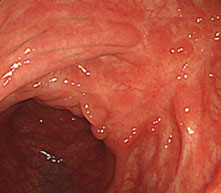
小腸内視鏡
What is a capsule endoscope?カプセル内視鏡とは?
熊大病院では平成20年3月より最先端のカプセル内視鏡を導入いたしました。カプセル内視鏡は消化管を通過していく間に、先端に備わったカメラで消化管の内部を撮影し、その情報を身体に装着した受信装置へ送ります〔下図参照〕。体内より送られてきた画像情報より、消化管の病変がどこにあるか、どのような病気であるかを診断することが可能です。とくに小腸の病気にはその威力を発揮します。小腸は非常に長く検査方法が限られていたことから、これまでは診断も困難で病気もあまり解明されていませんでした。
最近ではダブルバルーン式小腸内視鏡(DBE)も実用化されており、当院でも導入しております。DBEは組織の検査や止血処置に有用な内視鏡ですが、検査時間が長いことから、スクリーニングの検査としては不向きです。その点、今回導入したカプセル内視鏡は、飲むだけでスクリーニング検査が可能です。以前は原因不明の消化管出血のみがカプセル内視鏡の適応でしたが、2012年7月パテンシーカプセルの登場により、現在ではすべての小腸疾患に適応が拡大されました。
このように2種類の検査法が臨床で使えるようになり、小腸病変の診断や治療が飛躍的に向上しています。これらの検査法にはそれぞれの特性があり、スクリーニングにはカプセル内視鏡を、精査には小腸内視鏡をという役割分担を行うことが必要です。
当院はカプセル内視鏡と小腸内視鏡の両方を有しており、目的に応じて検査法を選択することが可能です。熊本県では両者を備えている施設は当院のみです。
-
小腸カプセル内視鏡
- 2017年度
- 45件
- 2018年度
- 45件
- 2019年度
- 61件
小腸
ダブルバルーン内視鏡- 2017年度
- 16件
- 2018年度
- 22件
- 2019年度
- 38件
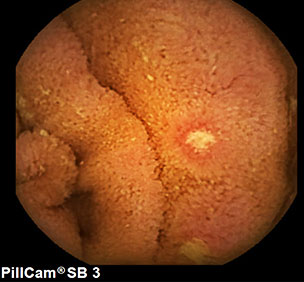
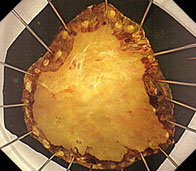
カプセル内視鏡写真
Question & Answerよくある質問
- カプセルの大きさはどれくらいですか??
肝炎とは、いろいろな原因により肝細胞に炎症がおこり破壊されて肝臓の働きに障害をきたす病気です。
肝炎の原因としては、ウイルスによるもの、アルコールによるもの、薬物によるものなどさまざまです。日本では、ウイルス性の肝炎が多く、約80%程度をしめています。肝炎ウイルスには、A型、B型、C型、D型、E型肝炎などがあります。 ウイルス性肝炎の特徴として、以下のようなことがあげられます。A型肝炎
急性肝炎をおこすが、慢性化することはありません。感染経路は、飲食物などの経口感染です。
B型肝炎
乳児期に感染するとキャリアとなり、これが発病すると慢性肝炎になりやすいです。大人になってからの感染は慢性化することはほとんどありません。感染経路は、母子感染などの血液感染や性行為感染です。
C型肝炎
ウイルス肝炎の中で最も多い病気です。感染すると60~80%が慢性肝炎になります。肝癌の危険因子です。
感染経路は、過去の輸血、刺青などのによる血液感染です。D型肝炎
イタリアの一部や中東、アフリカ、南米などに多いですが、日本では少ないウィルスです。感染経路は血液感染です。
E型肝炎
東南アジア、中南米などに多く、急性肝炎をおこしますが慢性化はしません。
感染経路は、飲食物などの経口感染です。特に日本では鹿、猪、豚の生肉摂取により感染する可能性が高いので、中まできちんと加熱してから食べるようにしてください。また生肉をさわった箸で食事をしても感染する危険性がありますので取り箸と食事用の箸は区別するようにしてください。 - 検査時間はどれくらいですか?
C型肝炎ウイルスの感染により持続的に肝炎をおこす病気です。C型肝炎ウイルスの感染が6ヶ月以上にわたって肝臓に炎症が続き、肝臓の細胞が壊れて障害が起こる病気です。慢性肝炎ではほとんど症状はでませんが、肝硬変になると、足にむくみがでる、顔に血管が浮いてくる、こむらがえり(足がつる)といったような症状がでてきます。C型肝炎は、血液感染をしますので、過去に輸血をしたことがある、家族に肝臓の悪い人がいるなどがある場合には一度医療機関を受診しましょう。
- 検査時間はどれくらいですか?
HCVに感染した場合、60~80%は慢性肝炎に移行します。大部分は進行性で肝炎が持続すると肝硬変、肝癌へと進んでいきます。肝硬変になると、肝癌だけではなく、食道静脈瘤、肝性脳症などの合併症も起こりますので、専門医の受診をお勧めします。
- 検査時間はどれくらいですか?
C型肝炎ウイルス(HCV)に感染しているかどうかは採血でわかります。 HCVに対する抗体(HCV抗体)が血液中に存在するかどうかを調べます。HCV抗体が陽性の場合、現在HCVが体内にいる場合(キャリア)、もしくは過去の感染のいずれかが考えられます。キャリアか否かは、ウイルスの遺伝子検査(HCV RNA)を行うと判断できます。
HCV抗体陽性でHCV RNA陽性であればキャリアであり、HCV抗体陽性でもHCV RNAが陰性であれば、過去に感染の既往があり現在は治癒したということになります。また、現在の炎症に関しては、AST(GOT)値、ALT(GPT)値が参考になります。AST、ALTは、とくに肝細胞に多く含まれている蛋白質であり、炎症などで肝細胞が破壊されると血液中に流れ出して血液中の値が高くなります。このため、肝細胞がどの程度壊れているかの目安になります。以上のように、肝機能検査(AST、ALT)と各種ウイルスマーカーを用いた検査で診断していきます。
- 検査時間はどれくらいですか?
治療法には大きく分けて抗ウイルス療法と対症療法(肝庇護療法)の2つにわかれます。 抗ウイルス療法は、ウイルスのタイプが1型でウイルス量が多い患者さんには、これまでのインターフェロン、リバビリンに加え、シメプレビルを併用する3剤併用療法が標準治療となっています。またそれ以外の患者さんはインターフェロン、リバビリンの2剤併用療法もしくはインターフェロン単独療法が行われます。対症療法にはグリチルリチン製剤、ウルソデオキシコール酸などがあります。
・インターフェロンは、本来私たちの体の中で作られる蛋白で、ウイルスの増殖を抑える働きを持っています。週1回の皮下注射を行います。
・リバビリンはインターフェロンと併用するとインターフェロンの抗ウイルス効果を増強する内服薬です。
・シメプレビルはウイルスの複製に必要な酵素を直接阻害することで抗ウイルス効果を発揮する内服薬です。
-
胆道・膵臓疾患
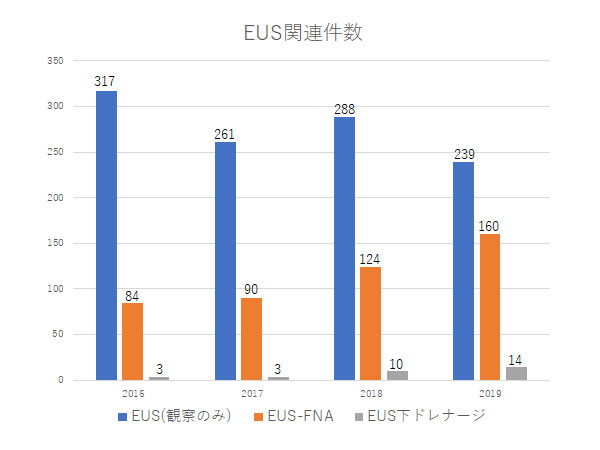
胆道(胆管、胆のう、十二指腸乳頭)、膵臓領域の疾患に対して、良性から悪性まで幅広く診療を行っています。具体的には胆道がん、膵臓がん、膵神経内分泌腫瘍、膵のう胞性病変(膵管内乳頭粘液性腫瘍(IPMN)など)、胆管結石、胆のう結石、胆管炎、胆のう炎、胆のうポリープ、膵炎などが対象になります。 胆道・膵臓の悪性疾患は進行が早いものが多いため、早期の診断が重要です。当科では、腹部超音波検査(エコー)、CT、MRI等の画像検査に加え、超音波内視鏡検査(EUS)を積極的に行っております。EUSは小さな病変の発見・診断に最も優れた検査法の一つです。当科ではEUSガイド下の吸引針生検(EUS-FNA)も積極的に行っており、治療前に確実な診断を得ることを心がけており、外来でも施行可能です。現在ではEUSを用いた様々な治療も可能になっており、癌性疼痛に対するEUSガイド下の腹腔神経叢ブロック術や膵仮性のう胞治療、胆道ドレナージ術等も行っております。 また、内視鏡的逆行性膵胆管造影検査(ERCP)に関連する処置として、胆管狭窄に対するプラスティックあるいはメタリックステントを用いた胆道ドレナージ、胆管結石、胆のう炎、慢性膵炎に対する内視鏡治療、十二指腸乳頭部腫瘍に対する内視鏡的乳頭切除術、胃術後症例に対するバルーン内視鏡を用いた胆道・膵臓疾患の検査、治療等を行っています。 切除不能の悪性疾患に対しては、入院での化学療法の導入、外来での継続を行っています。また、多施設共同研究にも積極的に参加しており、全国の施設と連携をとりながら、より良い診療を行うことを心がけています。
EUS(超音波内視鏡検査)
-
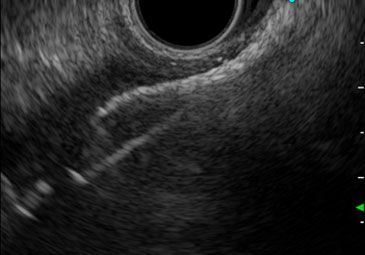
内視鏡の先端に超音波装置が搭載されており、膵臓や胆管、胆嚢などを胃・十二指腸内から詳しく観察することができます。超音波内視鏡は、病変の早期診断や他の画像検査ではわかりづらい病変の診断に有用であり、また病変を穿刺することで組織検査を行うこともできます。
-
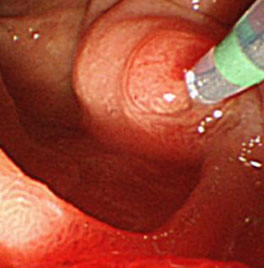
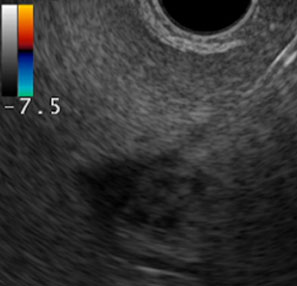
EUSでの観察:IPMN症例
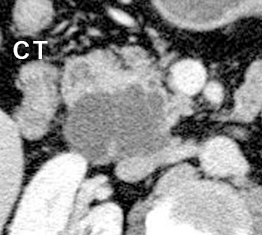
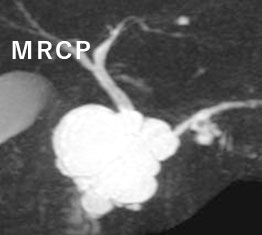
 CTやMRIでは指摘できない嚢胞内の結節をEUSにて描出可能であった
CTやMRIでは指摘できない嚢胞内の結節をEUSにて描出可能であった -
EUS-FNA(超音波内視鏡下穿刺吸引術)での診断:自己免疫性膵炎症例
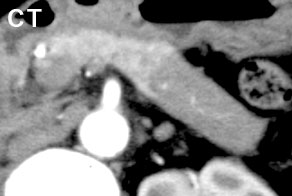


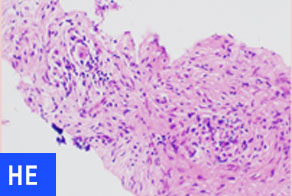
 膵尾部癌疑いにて紹介となったが、EUS-FNAにて組織検査を行ったところ、自己免疫性膵炎(良性疾患)の診断に至った
膵尾部癌疑いにて紹介となったが、EUS-FNAにて組織検査を行ったところ、自己免疫性膵炎(良性疾患)の診断に至った
ERCP(内視鏡的逆行性胆管膵管造影検査)
-
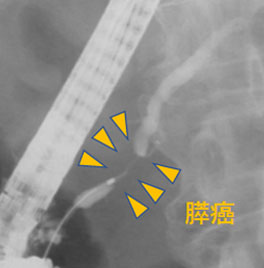
内視鏡を使ってカテーテルを胆管・膵管に挿入して行う検査・治療です。胆道癌や膵癌などの悪性疾患では腫瘍から直接組織を取ったり、造影検査や管腔内超音波検査(IDUS)で腫瘍の浸潤範囲を評価します。また腫瘍や結石による急性胆管炎にはステント(チューブ)挿入によるドレナージや、狭窄部拡張・結石除去術などを行います。胃術後症例に対してダブルバルーン内視鏡を用いたERCPも行っています。
-
膵癌、胆管癌
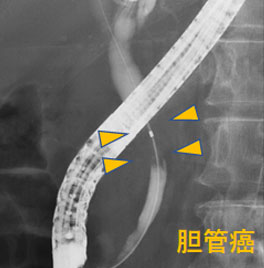
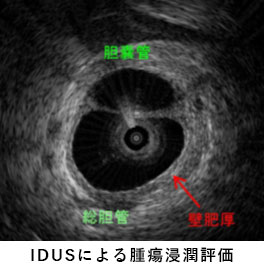
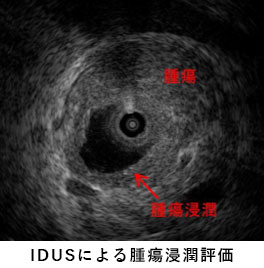
-
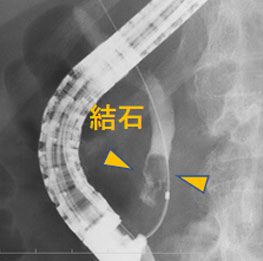
結石除去術
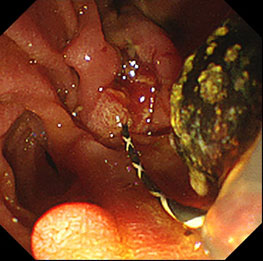
超音波内視鏡関連処置
-
近年、超音波内視鏡は診断のみではなく、様々な治療に使用されるようになってきています。代表的なものとして、膵のう胞ドレナージ、胆道ドレナージなどがあり、当科でも対象となる患者様に対しては、積極的に導入しております。
従来法と比べ治療難易度が高いものの、今後も様々な治療に応用されることが期待されています。 -
超音波内視鏡下膵のう胞ドレナージ
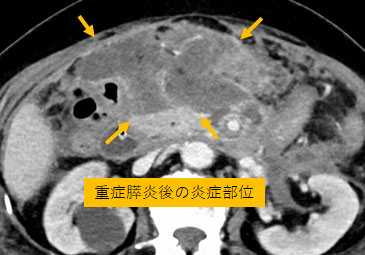
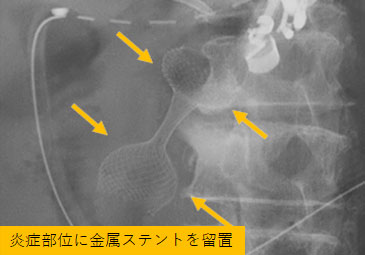
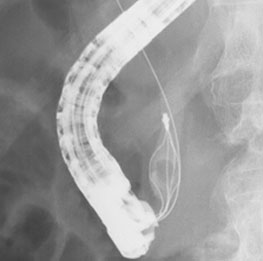
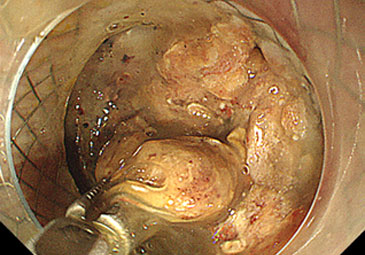 超音波内視鏡を用いて、重症膵炎後の炎症部位(被包化壊死)に胃から金属ステントを留置。
超音波内視鏡を用いて、重症膵炎後の炎症部位(被包化壊死)に胃から金属ステントを留置。
その後、金属ステント内に内視鏡を挿入し、貯留した壊死物質を除去することで炎症が改善。 -
超音波内視鏡下胆道ドレナージ
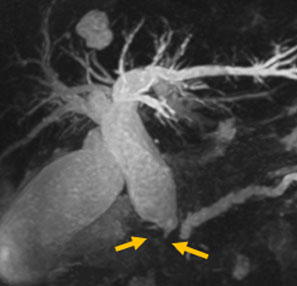
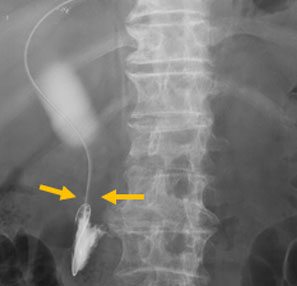
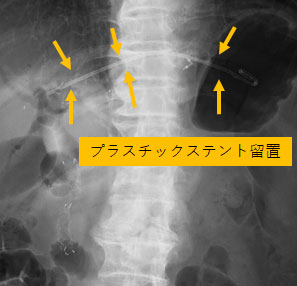
 腫瘍の胆管浸潤により黄疸が出現。十二指腸へも腫瘍が浸潤し、通常の胆管ドレナージが施行できなかったため、超音波内視鏡を用いて、経胃的に胆管ドレナージを施行。胃から肝内胆管を穿刺し、胆管狭窄部に金属ステント、胃と肝内胆管をつなぐようにプラスチックステントの留置を行い、胆管ドレナージを行った。
腫瘍の胆管浸潤により黄疸が出現。十二指腸へも腫瘍が浸潤し、通常の胆管ドレナージが施行できなかったため、超音波内視鏡を用いて、経胃的に胆管ドレナージを施行。胃から肝内胆管を穿刺し、胆管狭窄部に金属ステント、胃と肝内胆管をつなぐようにプラスチックステントの留置を行い、胆管ドレナージを行った。 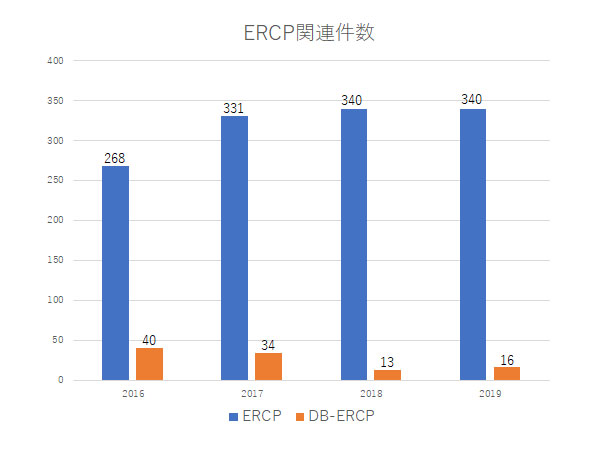
気管支鏡
気管支鏡は、気管・気管支内を観察しながら、主に、気管支肺胞洗浄(BAL)や経気管支肺生検(TBLB)にて病変部から細胞や組織などの検体を採取して診断するために行います。
当科では、末梢肺病変に対する気管支鏡の診断率を向上させるために、画像処理ワークステーションを用いた仮想気管支シミュレーション(VBS)、迅速細胞診(ROSE)、ガイドシース併用気管支腔内超音波断層法(EBUS-GS)を積極的に用いています。また、肺門/縦隔リンパ節病変に対して超音波ガイド下針生検(EBUS-TBNA)を実施しています。気管支肺胞洗浄(BAL)と経気管支肺生検(TBLB)
-
気管支肺胞洗浄(BAL)は150mlの生理食塩水で肺を洗浄し回収します。経気管支肺生検(TBLB)は鉗子(かんし)を用いて、病変部の肺組織を採取します。採取された検体は培養、病理検査に提出され、病気の診断を行います。
-
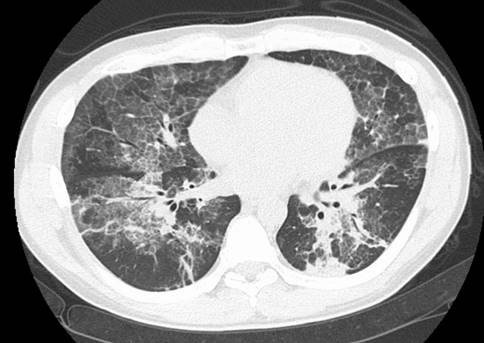
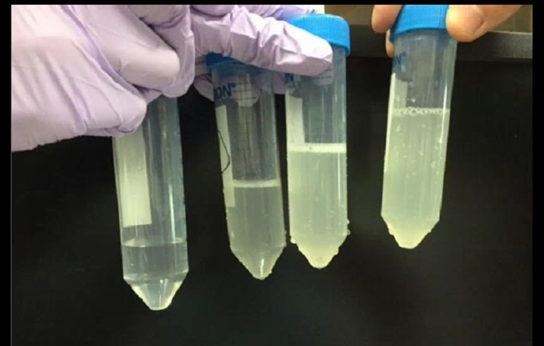 気管支肺胞洗浄(BAL)で確定診断に至った例:CTでびまん性にすりガラス状陰影を認め、気管支肺胞洗浄(BAL)を行い、米のとぎ汁様の洗浄液が回収され、肺胞蛋白症と診断された。
気管支肺胞洗浄(BAL)で確定診断に至った例:CTでびまん性にすりガラス状陰影を認め、気管支肺胞洗浄(BAL)を行い、米のとぎ汁様の洗浄液が回収され、肺胞蛋白症と診断された。
ガイドシース併用気管支腔内超音波断層法(EBUS-GS)
-
X線透視と同時に、超音波プローブを用いて病変の位置を確認し、病変部位にガイドシースを留置することで、正確に病変部位から検体採取する方法です。さらに、正確に病変部位へ到達するために、予め仮想気管支シミュレーション(VBS)を積極的に作成し検査に臨んでいます。
-
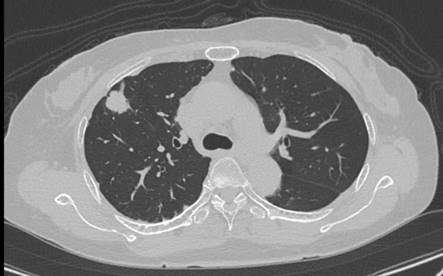
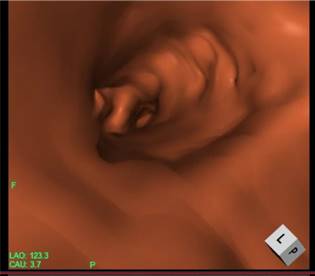 仮想気管支シミュレーション(VBS)の作成例:気管支鏡検査前にCT画像を用いて、病変に到達する仮想気管支鏡画像を作成する。
仮想気管支シミュレーション(VBS)の作成例:気管支鏡検査前にCT画像を用いて、病変に到達する仮想気管支鏡画像を作成する。 -
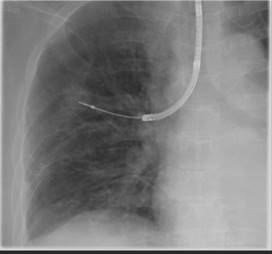
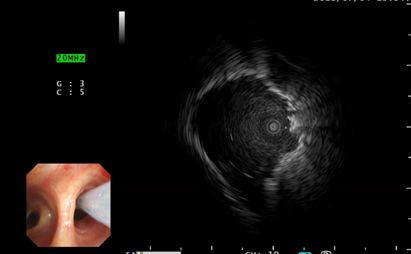
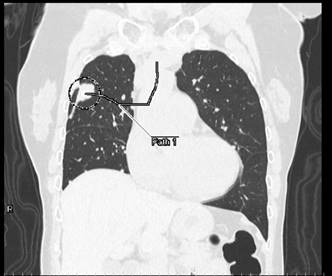
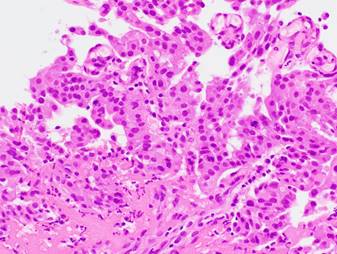 気管支腔内超音波断層法(EBUS)の例:X線透視と気管支腔内超音波(EBUS)を用いて、正確に病変部位から生検を行い、病理診断の結果、腺癌と診断された。
気管支腔内超音波断層法(EBUS)の例:X線透視と気管支腔内超音波(EBUS)を用いて、正確に病変部位から生検を行い、病理診断の結果、腺癌と診断された。
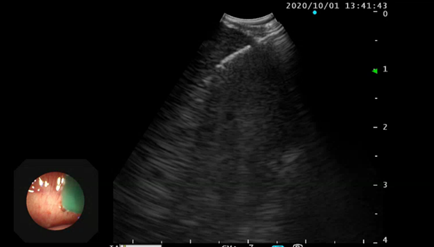
超音波気管支鏡ガイド下針生検(EBUS-TBNA)
-
気管・気管支周囲の病変に対して、気管支鏡と超音波が一体化した内視鏡を用いてリアルタイムに観察しながら、針生検を実施します。病理診断科の協力の下、検査中に迅速細胞診(ROSE)を行い、正確な診断に努めています。
-
超音波気管支鏡ガイド下針生検(EBUS-TBNA)の例
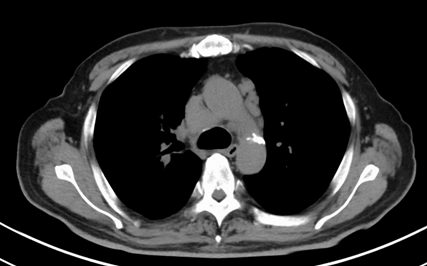
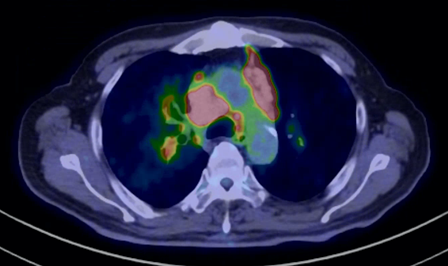
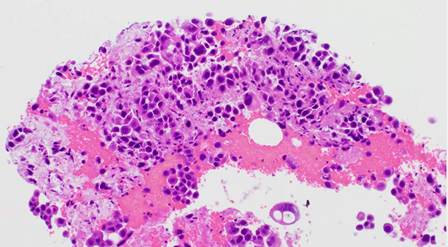 PET-CTにて縦隔リンパ節腫大と異常集積を認めており、同部位をEBUS-TBNAによる針生検を行い、腺癌と診断された。
PET-CTにて縦隔リンパ節腫大と異常集積を認めており、同部位をEBUS-TBNAによる針生検を行い、腺癌と診断された。 -
当科での気管支鏡実績
実績件数
- 2018年
- 2019年
- 2020年
- 総気管支鏡件数
- 349 件
- 340 件
- 277 件
- EBUS-GS
- 102 件
- 101 件
- 97 件
- EBUS-TBNA
- 87 件
- 87 件
- 48 件
-
Treatment performed in our department当科で行っている検査・治療
- 上部消化管内視鏡検査(経口内視鏡・経鼻内視鏡)
- 下部消化管内視鏡検査
- 拡大観察・特殊光観察
- 内視鏡的ポリープ切除術(polypectomy)・内視鏡的粘膜切除術(EMR)
- 内視鏡的粘膜下層剥離術(ESD)
- 腹腔鏡・内視鏡合同手術(LECS; Laparoscopy and Endoscopy Cooperative Surgery)
- 内視鏡的咽喉頭手術(ELPS;endoscopic laryngopharyngeal surgery)
- 内視鏡的消化管ステント留置術
- 内視鏡的静脈瘤硬化療法(EIS)・内視鏡的静脈瘤結紮術(EVL)
- 小腸内視鏡検査(カプセル内視鏡・ダブルバルーン内視鏡)
- 超音波内視鏡検査
- 超音波内視鏡下吸引針生検(EUS-FNA)
- 内視鏡的胆道・膵管ステント留置術
- 内視鏡的乳頭括約筋切開術(EST)
- 内視鏡的乳頭バルーン拡張術(EPBD・EPLBD)
- 超音波内視鏡下ドレナージ術
- バルーン内視鏡を用いた術後再建腸管に対する胆管・膵管処置
などに精力的に取り組み、充分な成果をあげています。